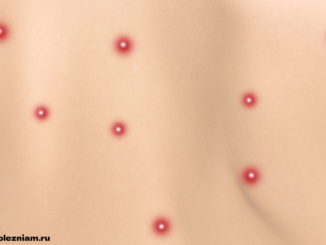
Кожные и венерические болезни — это большая категория различных расстройств кожи, но и половой системы. Как правило, эти заболевания являются инфекционного характера и передаются через прямой контакт или половым путём (венерические). К этой категории расстройств относятся:
- венерические заболевания (хламидиоз, генитальный герпес, трихомоноз, гонорея, сифилис);
- расстройства кожи (повышенная потливость, фурункул, экзема, дерматит).