
Осторожно, почки! Основные симптомы, причины и лечение заболеваний почек
В данной статье, описываются основные причины, симптомы, профилактика и лечение заболеваний почек.

В данной статье, описываются основные причины, симптомы, профилактика и лечение заболеваний почек.

Диарея (понос) — неприятное расстройство пищеварительной системы (часто инфекционное), которое характеризуется жидким стулом и обезвоживанием организма.

Гепатит — серьёзное воспаление печени, которое может быть причиной вирусной инфекции, злоупотребления спиртными напитками или лекарственными препаратами.

Цирроз печени — это опасная разрушительная болезнь, во время которой повреждаются гепатоциты (клетки печени), а вместо них образуется рубцовая ткань. Чем больше вырастает численность поврежденных […]

Цирроз — это заболевание печени, при котором разрушаются клетки этого органа (гепатоциты), а вместо них образуется фиброзная (волокнистая) ткань. Внимание! В развитых странах, главной причиной […]

Диарея (понос) — не только неприятное нарушение пищеварительного тракта, но может свидетельствовать о различных болезнях. В этой статье мы собрали главные 11 причин поноса и […]

Гастрит является острым или хроническим воспалением желудка. Это заболевание сопровождается острой болью, которая чувствуется особенно во время приёма пищи. Гастрит — очень непривычное заболевание, при […]
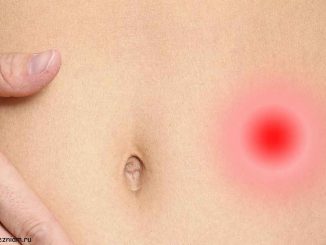
Есть много причин, по которым может болеть живот. О многих из них рассказано ниже. В этой статье мы также рассказали о возможных мерах при наличии […]
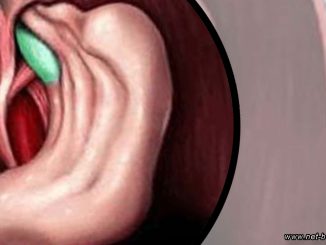
Грыжа пищевода – это выпячивание органов брюшной полости через пищеводное отверстие диафрагмы. Более правильное название этой болезни – грыжа пищеводного отверстия диафрагмы (ГПОД) или хиатальная […]

Стенокардия — опасное расстройство сердечно-сосудистой системы, характеризующее острой болью в груди и которое сигнализирует о будущем инфаркте миокарда.

Острые нарушения мозгового кровообращения, протекающие по типу инсультов, возникают на фоне гипертонической болезни, атеросклероза, церебральных васкулитов. Развитию инсульта предшествует физическое или эмоциональное перенапряжение, прием значительной […]

При легкой форме заболевания отмечается гипергликемия 6,66—9,99 ммоль/л (норма 4,44—6,6 ммоль/л по методике Хагедорна — Иенсена), непостоянная глюкозурия (1—2 %), небольшой диурез, потери сахара с […]

Анафилактический шок — тяжелейшее, нередко смертельное проявление аллергической реакции немедленного типа. Основной диагностический критерий — появление симптомов острой сердечно-легочной недостаточности непосредственно после введения антигена в […]

Сывороточная болезнь — заболевание, обусловленное наличием чужеродного белка в организме. В связи с распространением иммунизации среди моряков случаи сывороточной болезни участились. Клинические проявления ее характеризуются […]

Хронический гастрит — заболевание, характеризующееся воспалением слизистой оболочки желудка и сопровождающееся функциональными нарушениями. Этиология — неправильное питание (нерегулярное, избыточное, с недостаточным содержанием витаминов), употребление алкоголя, […]

Пиелонефрит — заболевание, при котором в воспалительный процесс вовлекается почечная лоханка и паренхима почки. Течение его острое и хроническое. Появлению заболевания способствуют нарушение оттока мочи […]

Почечная эклампсия, гипертоническая энцефалопатия могут возникать во время острого гломерулонефрита; приступы напоминают эпилептические припадки. Перед приступом часто бывает интенсивная головная боль. При выраженном поражении почек […]

Острый гломерулонефрит — двустороннее диффузное иммунологическое воспалительное заболевание почек с преимущественным поражением клубочков. Часто возникает через 2 — 3 нед после ангины, острых респираторных вирусных […]

Бронхит — воспалительное заболевание бронхов, одно из самых частых заболеваний органов дыхания. Различают бронхит острый и хронический. Способствующие факторы: переохлаждение, курение, профессиональная вредность (пыль, дым, […]

Астма бронхиальная — аллергическое заболевание, характеризующееся повторяющимися приступами экспираторной одышки, вызванной диффузным нарушением бронхиальной проходимости. Во время острого приступа больной опирается о что-нибудь руками, принимая […]
Copyright © 2008-2026 | Net-Bolezniam.Ru
Внимание! Представленные на сайте материалы имеют информационный характер! Администрация сайта снимает ответственность за возможные последствия. Перед тем как использовать любые рецепты в практику, проконсультируйтесь с вашим врачом по поводу возможных побочных эффектов (аллергия, интоксикация итд.).
Внимание! При использовании любых материалов с сайта, обратная ссылка на страницу с материалом - обязательна! Детальнее можно узнать в Пользовательском Соглашении
По любым вопросам просим писать по данному адресу: admin@net-bolezniam.ru